Диабетическая стопа: симптомы, лечение и профилактика
Из этой статьи вы узнаете:
-
Описание диабетической стопы
-
Причины возникновения синдрома диабетической стопы
-
Классификация форм диабетической стопы
-
Типы и стадии диабетической стопы
-
Диагностика диабетической стопы
-
Лечение синдрома диабетической стопы
-
Лечение диабетической стопы народными методами
-
Профилактика диабетической стопы
Диабетическая стопа – синдром, от которого страдают многие люди с сахарным диабетом. Он провоцирует специфические анатомические и функциональные изменения тканей. Всё начинается с отечности, боли и образования трещин на ногах, но при отсутствии должного лечения появляется гангрена стопы или всей голени.
Чтобы предотвратить тяжелые состояния, следует вовремя диагностировать заболевание и начать лечение. Если все терапевтические меры будут предприняты своевременно, есть возможность нормализовать здоровье и избежать осложнений.
Описание диабетической стопы
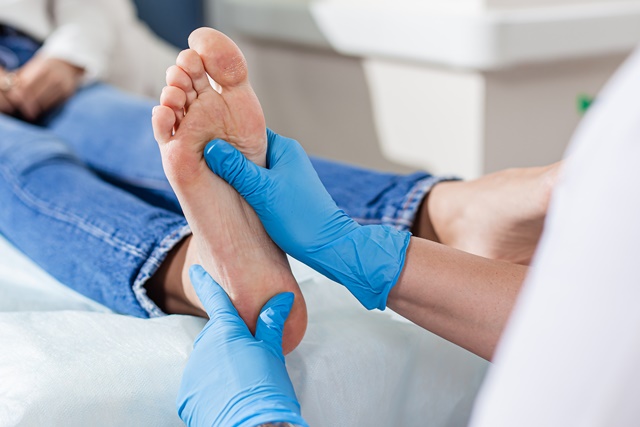
Диабетическая стопа – это анатомические и функциональные трансформации нижних конечностей, которые происходят в результате нарушения обмена веществ из-за сахарного диабета. Диабетическая стопа имеет свои признаки, среди которых: трещины кожных покровов, боли в нижних конечностях, гиперкератозы, деформация ступней, язвенные изменения и некротические образования на кожных покровах. В запущенных случаях — гангрена стопы или даже всей голени.
Диагностируют синдром комплексом исследований. Сперва проводят внешний осмотр и определяют неврологическую чувствительность. Часто назначают допплерографию и ангиографию сосудов, выполняют рентген стопы, а также направляют содержимое язв на микробиологический анализ.
Рекомендуемые статьи по теме:
Диагноз «синдром диабетической стопы» заключает в себе совокупность нейротрофических и микроциркуляторных повреждений, развивающихся в нижних конечностях. Со временем данные нарушения приводят к появлению некрозов и язв на кожных покровах, а также провоцируют изменения костно-суставного аппарата. Признаки диабетической стопы проявляются после заболевания диабетом, но не сразу, а спустя 15–30 лет. Около 10 % пациентов страдают от развития синдрома диабетической стопы, 40–50 % больных диабетом находятся в зоне риска по развитию данного осложнения. Практически в 90 % случаев поставленный диагноз «диабетическая стопа» вызван наличием сахарного диабета 2 типа.
На данный момент система здравоохранения не занимается активной помощью пациентам с диабетической стопой. Это приводит к позднему обращению в медучреждения половины больных с запущенной стадией заболевания, что заканчивается ампутацией конечности и инвалидностью.
Причины возникновения синдрома диабетической стопы
Основными патологическими состояниями, которые сопровождают синдром диабетической стопы, являются: ангиопатия, нарушение чувствительности и инфекции. Некорригируемая гипергликемия при диабете провоцирует возникновение сосудистых нарушений (макроангиопатию и микроангиопатию) и изменение проводимости в периферических нервах (нейропатию). Состояние ангиопатии ухудшает проходимость и эластичность вен, увеличивает вероятность возникновения тромбозов, что неминуемо приводит к периодическому отсутствию иннервации нервных волокон и потере чувствительности в тканях.
Повышенное гликозилирование белков способствует ухудшению подвижности суставов, вследствие чего появляются костные деформации и неправильное распределение нагрузки на стопу (стопа Шарко, диабетическая остеоартропатия). Из-за патологического состояния сосудов, ослабленной защитной функции и нарушенной иннервации мягких тканей в незаживающую трофическую язву на диабетической стопе может превратиться самый обыкновенный порез или мозоль.
К образовавшейся язве часто присоединяются инфекции в виде стафилококков, колибактерий, стрептококков и анаэробной микрофлоры. Бактериальная гиалуронидаза разъедает соседние здоровые клетки, инфекция разрастается, что увеличивает площадь некротического поражения. В результате бактерии проникают в подкожно-жировую клетчатку, мышечные волокна и костную ткань. Если инфекция присоединилась к язве на диабетической стопе, возможность образования гангрены, абсцесса или флегмоны резко возрастает.
У всех людей, страдающих диабетом, существует риск возникновения синдрома диабетической стопы. Однако он гораздо выше у пациентов, имеющих сопутствующие заболевания, например, атеросклероз, периферическую нейропатию, ишемическую болезнь сердца, гипертонию, а также у тех, кто курит и бесконтрольно употребляет алкоголь.
Образованию тяжелых осложнений способствуют местные нарушения целостности тканей, например, грибковые инфекции, вросший ноготь, мозоли, трещины, а также пренебрежение гигиеной. Провоцирующим фактором в развитии синдрома диабетической стопы является ношение тесной обуви. Из-за нейропатии стоп человек теряет чувствительность и не замечает, что обувь жмет, образуя мозоли, нарушает ослабленный кровоток.
Классификация форм диабетической стопы
Диабетическая стопа имеет свою классификацию. В зависимости от превалирующего поражающего элемента различают нейропатический (60–75 %), ишемический (5–10 %) и нейроишемический (20–30 %) синдром. Если диабетическая стопа имеет ишемическую форму, то причиной поражения служит нарушенное кровоснабжение в нижних конечностях. Синдром проявляется значительным отеком, болью в стопе, хромотой, частой утомляемостью и выраженной пигментацией кожных покровов.
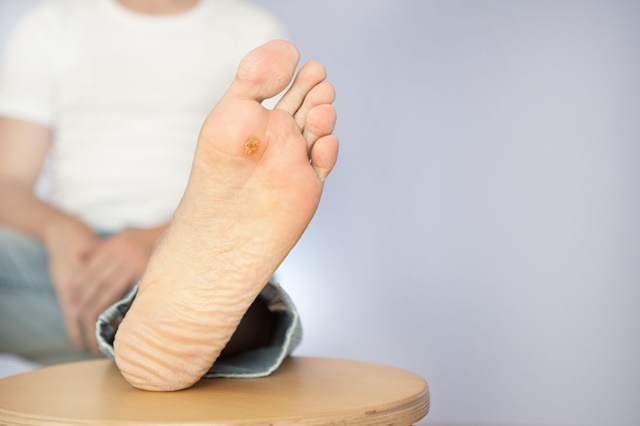
Нейропатическая форма диабетической стопы, представленная на фото, обусловлена угнетением нервных волокон в нижних конечностях. Среди симптомов недуга: ангидроз стоп, гиперкератоз, уменьшение чувствительности (тактильной, тепловой, болевой и т. п.), костные деформации стоп, переломы и плоскостопие.
Нейроишемический синдром включает в себя признаки нарушения кровоснабжения и повреждения нервных импульсов. Тяжесть синдрома диабетической стопы определяется следующими стадиями:
-
0 – существует опасность возникновения диабетической стопы, присутствуют деформация, мозоли, гиперкератоз, язвы не просматриваются;
-
1 – стадия неглубокой язвы, не выходящей за пределы верхнего слоя эпидермиса;
-
2 – стадия глубокой язвы, доходящей до подкожно-жировой клетчатки, мышечных волокон, сухожилий, исключая инфицирование костей;
-
3 – стадия глубокой язвы с поражением костной составляющей;
-
4 – стадия ограниченной гангрены;
-
5 – стадия обширной гангрены.
Типы и стадии диабетической стопы
Любая форма диабетической стопы имеет свои особенности.
Ишемическая форма
В начале заболевания в стопах появляется боль при ходьбе, выраженная усталость, хромота, которые влекут за собой устойчивый отёк нижних конечностей. На артериях стопы практически отсутствует пульсация, нога холодная и бледная, заметна гиперпигментация.
Имеют место постоянные мозоли, долго не заживающие трещины на кожных покровах пальцев, пяток, боковых поверхностей I и V плюснефаланговых суставов и лодыжек. Впоследствии появляются трофические язвы со струпьями темного цвета. Выход экссудата маловероятен (сухой некроз кожи).
Ишемическая форма диабетической стопы имеет 4 стадии: при первой можно прошагать дистанцию в 1 км; при второй — не более 200 м; при третьей — менее 200 м, иногда приступы боли случаются в состоянии покоя; при четвёртой наступает некроз и гангрена дистальных конечностей.
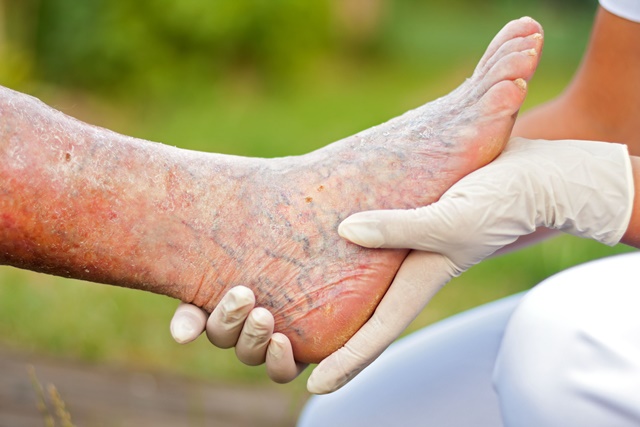
Нейропатическая форма
Нейропатический синдром может развиваться по принципу нейропатической язвы или отека, а также по типу остеоартропатии. Нейропатические проявления выражены в том месте стопы, которое чаще всего подвергается раздражению или сдавливанию. Например, между фалангами и на больших пальцах. В начале появляются мозоли и гиперкератозы, а после на их месте образуются язвы. При этом кожа стоп тёплая, сухая, имеются глубокие трещины, потёртости и язвы с красными воспалёнными краями.
Остеоартропатия, иначе сустав Шарко, — форма диабетической стопы, которая представляет собой деформацию и разрушение костной структуры, что выражается в виде частых переломов, остеопороза, опухания суставов (обычно коленных). Нейропатический отёк вызывает скопление интерстициальной жидкости в подкожных слоях, что приводит к большему нарушению трофики в тканях.
Для всех типов нейропатического синдрома диабетической стопы характерно:
-
наличие пульсации на артериях;
-
угнетение рефлексов и чувствительности кожи;
-
безболезненные некротические язвы с выделяемым экссудатом в местах с наибольшим давлением (между пальцами и на подошве);
-
деформационные изменения нижних конечностей (молотообразные и крючкообразные пальцы, увеличенные суставы).
Диагностика диабетической стопы
Всем пациентам, входящим в группу риска по возникновению диабетической стопы, необходимо состоять на учете у эндокринолога-диабетолога, врача-подолога, ортопеда и сосудистого хирурга. Также рекомендуется проводить самообследование, следить за изменением внешних признаков, характеризующих заболевание. Важно обращать внимание на появление сухости, изменение цвета кожи, долго незаживающие трещины и мозоли, деформацию пальцев и так далее.
Диагностика синдрома диабетической стопы включает уточнение характера и давности сахарного диабета, внешний осмотр, постановку лодыжечно-плечевого индекса, проверку рефлексов, определение различных видов чувствительности. Также важным пунктом является исследование крови на ряд показателей: уровень глюкозы, холестерин, гликозилированный гемоглобин, липопротеиды, а также исследование мочи на содержание сахара и кетонов.

При подозрении на наличие диабетической стопы ишемической формы назначают ультразвуковую диагностику сосудов дистальных конечностей, периферическую КТ-артериографию и рентгеноконтрастную ангиографию. Если существуют опасения насчет развития остеоартропатии, проводят рентгенографию стоп в 2-х проекциях, рентгенологическую и ультразвуковую денситометрию. При существующем язвенном поражении следует провести бактериологическое исследование микрофлоры содержимого из глубинных и поверхностных слоев язвы.
Лечение синдрома диабетической стопы
Ключевыми правилами терапии диабетической стопы являются: умеренное потребление углеводов, контроль артериального давления, разгрузка поражённой стопы, дезинфекция трещин, ран и язв, антибактериальное лечение, в тяжелом случае — хирургическое вмешательство. Для стабилизации уровня сахара при диабете 1 типа проводят коррекцию дозы инсулина, а при втором типе назначают инсулинотерапию. Для регулировки кровяного давления назначают β-блокаторы, диуретики, ингибиторы АПФ, антагонисты кальция.

При появлении гнойно-некротических изменений на диабетической стопе (в особенности при нейропатическом синдроме) необходимо организовать полную разгрузку повреждённой стопы, например, передвигаться на кресле-коляске или при помощи костылей, купить специализированную ортопедическую обувь и стельки. Крайне важно регулярно проводить антисептическую обработку ран с применением антибактериальных средств, иссекать некротические участки или удалять их лазером. Следует вовремя избавляться от мозолей, гиперкератоза или натоптышей, расположенных рядом с язвой, для того чтобы уменьшить нагрузку на поражённую область стопы.
Купируют инфекцию при синдроме диабетической стопы препаратами антибактериального действия. Стандартно прописываются А–липоевая кислота, гемодиализат сыворотки телят, спазмолитики («Дротаверин», «Папаверин») и инфузии растворов.
Запущенные стадии заболевания не подлежат консервативной терапии. Хирургическое лечение ишемической формы диабетической стопы предполагает эндоваскулярную дилатацию и стентирование периферических артерий, тромбоэмболэктомию, подколенно-стопное шунтирование, артериализацию вен стопы и пр. Для того чтобы затянуть большую открытую и глубокую язву, проводится кожная пластика. При необходимости устанавливают дренаж в нижних слоях флегмоны или абсцесса. В случае развития гангрены или остеомиелита велика вероятность ампутации конечности или пальцев.
Консервативное лечение раневых поражений при синдроме диабетической стопы практически неэффективно, необходим постоянный уход и обработка. При возникновении язвы ампутация нижних конечностей показана 10–24 % пациентам, это обрекает на инвалидность и повышает риск смерти от осложнений. Трудность лечения синдрома диабетической стопы обязует модернизировать этапы диагностики для раннего выявления заболевания.
Лечение диабетической стопы народными методами
Самостоятельное лечение диабетической стопы в домашних условиях в сочетании с контролем уровня сахара в крови и применением фармакологических препаратов — возможный вариант для поддержания стабильного состояния, снятия болевых ощущений и заживления раневых повреждений.
Рассмотрим наиболее действенные способы.
1. Самостоятельный массаж ног. Помогает в некоторой степени усилить и поддержать нарушенное кровоснабжение в дистальных конечностях. Однако проводить его следует исключительно для стоп без видимых участков травмирования и тем более гнойных язв.

Перед процедурой рекомендуется помыть ступни тёплой водой с применением щадящего моющего средства, принять комфортное положение, чтобы не произошло онемения конечностей. Для удобства и избежания травмирования можно использовать жирный крем для рук, массажное масло или тальк. Массаж начинают с кончиков пальцев. Сперва совершают поступательные, а затем завинчивающиеся движения по направлению к берцовой кости. Тщательно прорабатывают область между пальцев, сами пальцы, зону подошвы, пятки, а затем голеностоп. Для массирования пятки и подошвы можно использовать костяшки пальцев.
Внимание! Если в работе применялся тальк, то по завершении массажа следует обработать ноги жирным кремом, во избежание образования трещин и пересушивания кожи.
2. Фитотерапия. Травяные сборы — натуральные лекарственные средства для ухода за диабетической стопой в домашних условиях. Сбор может обладать антибактериальным свойством, подсушивающим и ранозаживляющим.
-
Хвоя. Для хвойного раствора нужно соединить стакан хвои (сосны, ели, можжевельника, или пихты) с одним литром кипятка. Подержать три минуты на огне, после поставить на водяную баню на полчаса. В конце дать остыть и долить объём до литра. Полученным раствором можно омывать стопы или делать ванночки в течение 15 минут.
-
Противовоспалительный сбор. Для купирования воспаления необходимо взять в равных пропорциях кору дуба, мать-и-мачеху и череду (общим объемом до одного стакана), залить тремя литрами кипятка, в течение 30 минут оставить настаиваться, после процедить через марлю. Остудить до тёплого состояния и использовать в качестве ванночки для ног. Однако стоить учитывать: раствор обладает подсушивающим действием, поэтому после процедуры нужно обработать стопы жирным кремом.
-
Гвоздика. Хорошо справляется с заживлением трещин и ран, а также разгоняет кровоток. На стерильную салфетку капают масло гвоздики и прикладывают на повреждённую область. Также можно принимать масло внутрь по 2 капли 3 раза в день. Средство поможет снять боль и зуд.
-
Крапива. Сушеные листья крапивы входят в состав многих травяных сборов. Хорошим средством станет смесь листьев крапивы и кореньев одуванчика. Полученный раствор поможет справиться с осложнениями сахарного диабета, а также при своевременном применении не допустит их возникновения.
В равных частях смешать листья крапивы и корни одуванчика, 2 ст. л. сбора залить одним стаканом воды, кипятить на медленном огне не более 30 минут. Далее настаивать в течение часа. Процедить и разбавить водой до первоначального объема. Выпивать до еды по половине стакана.
-
Алоэ. Легендарное антибактериальное и ранозаживляющее средство, многие лекарственные препараты сделаны на его основе. Следует прикладывать стерильные салфетки, пропитанные соком алоэ, или свежие листья растения на поражённую область и фиксировать бинтами.

Внимание! Нельзя использовать соль для приготовления ванночек для ног, так как не до конца растворившиеся крупинки соли могут повредить и без того уязвимую кожу стоп.
Мёд хорошо убирает отёк с дистальных конечностей. Поражённую стопу обмазывают липовым продуктом, а сверху присыпают истолченными таблетками ацетилсалициловой кислоты. В завершение прикладывают лист лопуха и фиксируют бинтом. Проводить данную процедуру рекомендуется два раза в сутки, а при видимом снижении отёка сократить до 1 раза.
Также очень полезна для лечения диабетической стопы мазь из мёда (80 г), рыбьего жира (20 г) и ксероформа (3 г). Необходимо смешать все ингредиенты до однородной массы и нанести тонким слоем на марлевую салфетку, после чего приложить ее к поражённым областям.
Профилактика диабетической стопы
Профилактические меры включают в себя самостоятельное отслеживание пациентом уровня сахара в крови глюкометром, постановку на учёт к диабетологу, приём назначенных медикаментов. Важно соблюдать прописанную диету, осуществлять уход за ногами при риске возникновения диабетической стопы, правильно подбирать обувь и стельки, избегать сдавливания и повреждения кожных покровов. Полезными будут массаж нижних конечностей и ножные ванночки.
Консультации и наблюдение больных с диабетической стопой должны проходить преимущественно в специализированных профильных лечебных заведениях. А необходимый уход за ногами, профилактические и лечебные процедуры назначает и контролирует врач-подиатр.
Почему клиенты выбирают Клинику эстетической медицины и Салон красоты Veronika Herba:
-
Это Клиника эстетической медицины и Салон красоты, где вы сможете ухаживать за собой по умеренной стоимости, при этом вашим лицом и/или телом будет заниматься не рядовой косметолог, а один из лучших дерматологов в Москве. Это совершенно другой, более высокий уровень сервиса!
-
Получить квалифицированную помощь вы можете в любое удобное для себя время. Клиника эстетической медицины и Салон красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.
Запишитесь на консультацию специалиста по телефону +7 (495) 085-15-13, и вы сами в этом убедитесь!

 8(495)172-06-34
8(495)172-06-34

